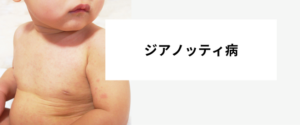
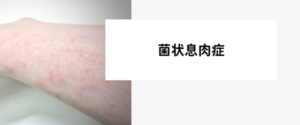
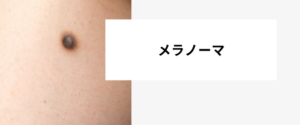
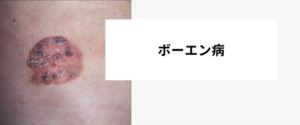
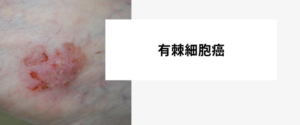
メラノーマは、皮膚がんの一種であり、皮膚に存在するメラノサイトと呼ばれる細胞ががん化することによって発症します。この疾患は、一度発症すると他の部位にも転移しやすいため、早期発見・治療が非常に重要です。
メラノーマの原因には、主に紫外線によるダメージが挙げられます。皮膚がんの中でも、メラノーマは紫外線によるダメージが最も顕著であり、特に過剰な日焼けや日焼けによる皮膚の炎症がリスクを高めることが知られています。また、遺伝的な要因も関与していることがあります。
メラノーマは、早期に発見されれば治療の成功率が高くなります。一般的に、メラノーマはABCDEルールと呼ばれる診断基準に従って評価されます。ABCDEルールとは、Asymmetry(非対称性)、Border(境界線の不規則性)、Color(色の変化)、Diameter(直径)、Evolution(進行)の5つの項目について評価するものです。これらのうち、特に直径が6mmを超えるものや、形状が不規則なもの、色が濃くなっているもの、または変化が見られるものは、注意深く監視する必要があります。
メラノーマの治療法には、手術、放射線療法、化学療法などがあります。早期に発見された場合は手術が最も一般的な治療法となりますが、進行がんの場合は複数の治療法を併用することが必要となることがあります。
メラノーマの予防には、紫外線を避けることが重要です。紫外線は、太陽の光だけでなく、日焼け止めや帽子、長袖・長ズボンなどの衣服でも遮ることができます。また、皮膚の健康を保つことも予防につながります。日常的に保湿剤を使い、健康的な食生活を心がけ、適度な運動を行うことで、皮膚のダメージを最小限に抑えることができます。
メラノーマのリスクを抑えるためには、定期的な皮膚検診が重要です。専門の医師による検診を受けることで、早期発見につながることがあります。また、自己検診も重要です。定期的に自分自身の皮膚をチェックし、異常が見つかった場合にはすぐに医師に相談することが大切です。
最近では、人工知能を活用した皮膚疾患の診断支援ツールが開発されています。これらのツールを使うことで、一般の人でも簡単に自己検診ができるようになっています。ただし、これらのツールはあくまでも診断の補助であり、正確な診断には医師による診察が必要です。
メラノーマは、早期発見・治療が非常に重要な疾患です。予防や自己検診、定期的な皮膚検診を行うことで、早期発見につながり、治療の成功率を高めることができます。また、紫外線対策や皮膚の健康維持も予防につながることがあります。正確な情報を得るためにも、医師の指導を仰ぐことが大切です。
【web予約】
【外来医師担当表】
| 午前 10:00〜12:00 ※日曜は10:00〜13:00 | 午後 13:00〜15:00 ※土曜は14:00〜17:00 |
|
|---|---|---|
| 月 | ||
| 火 | ||
| 水 | 鈴木 | 鈴木 |
| 木 | ||
| 金 | ||
| 土 | ||
| 日 | 慈恵医大(交代制) |
皮膚科の疾患
当院で掲載している疾患に関する説明は、患者さん並びにご家族の皆様に参考となる情報提供であり、全ての疾患の検査や治療を行えるわけではありません。





-300x125.png)



-300x125.png)

の治療-300x125.png)





-300x125.png)
の治療-300x125.png)